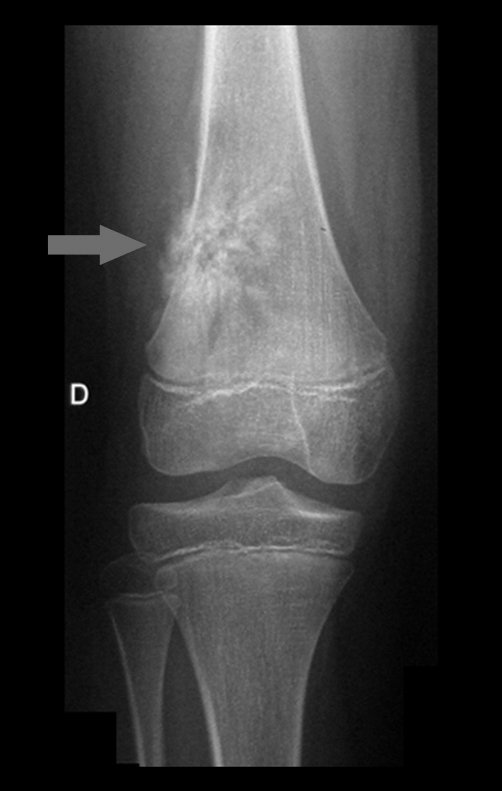
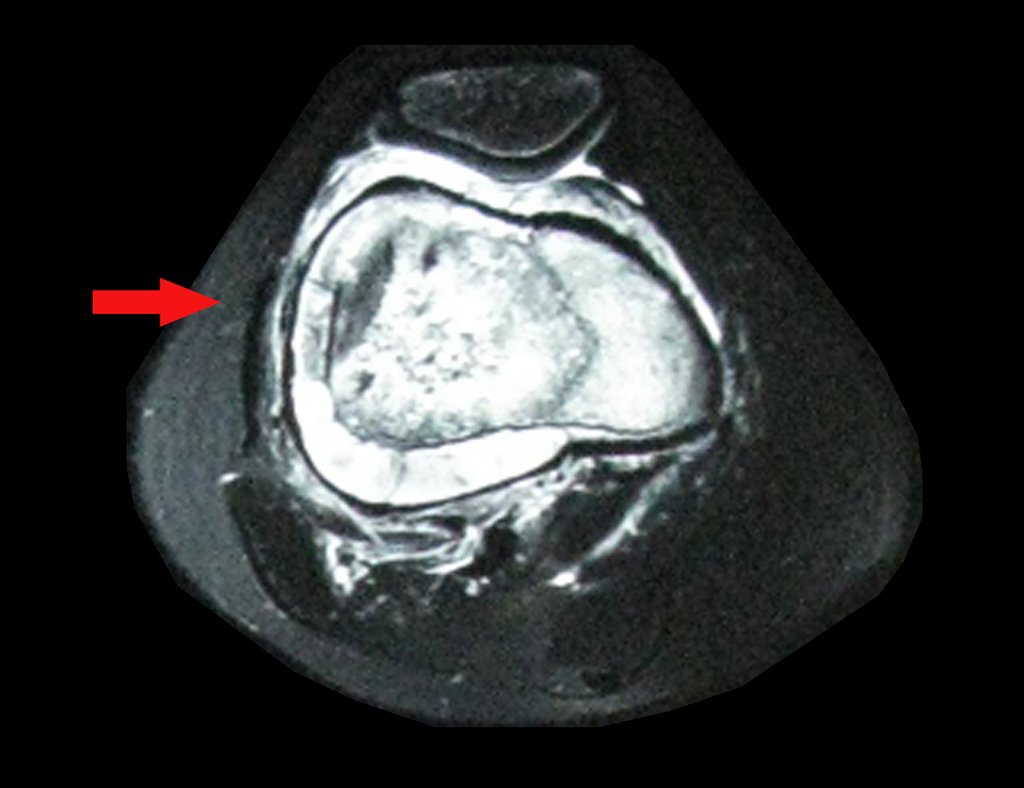
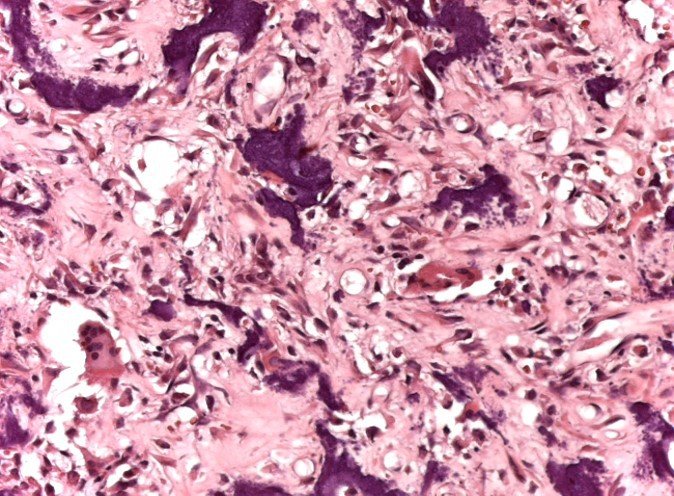
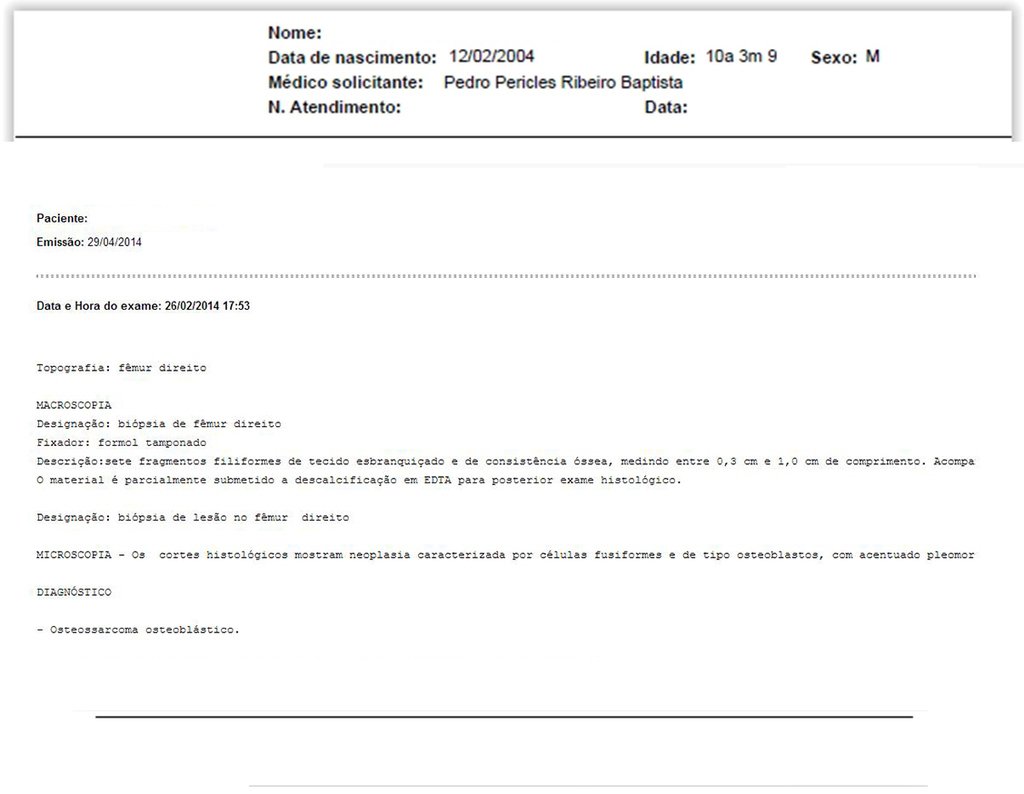
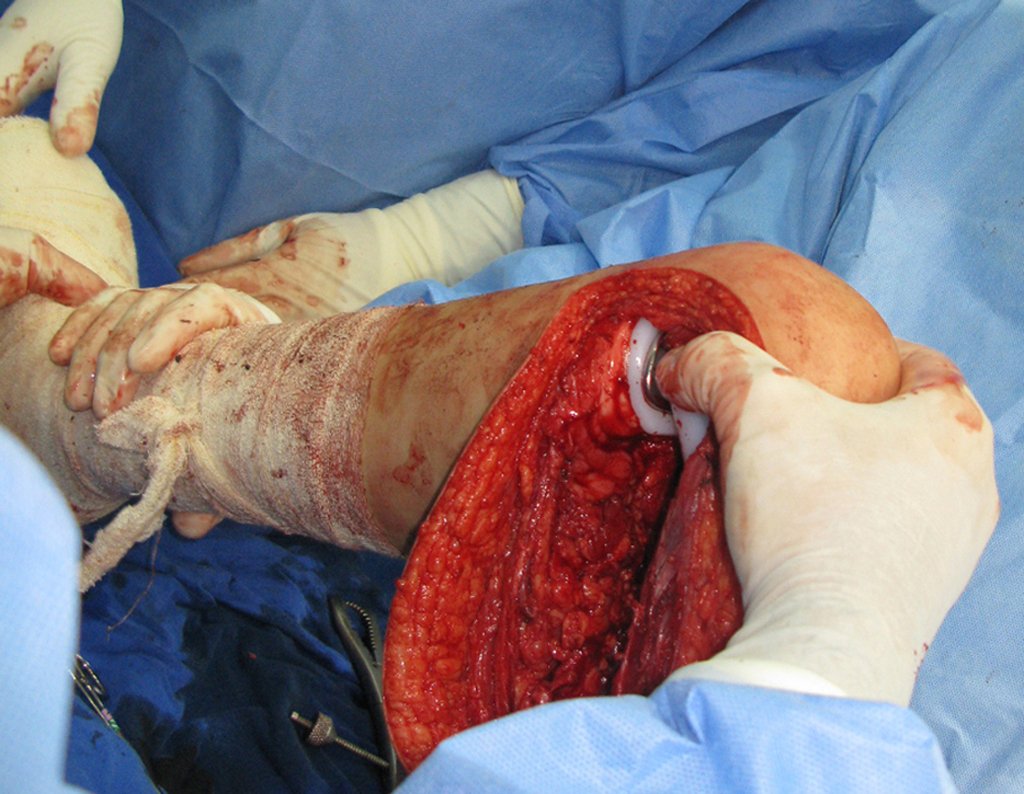
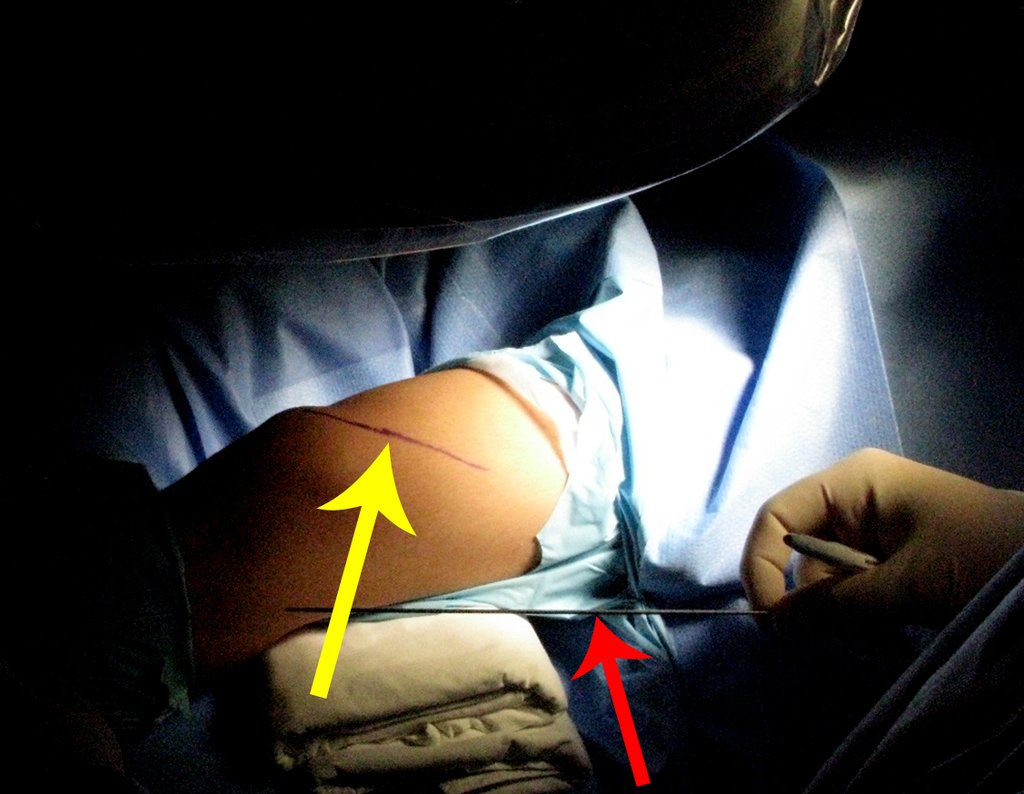
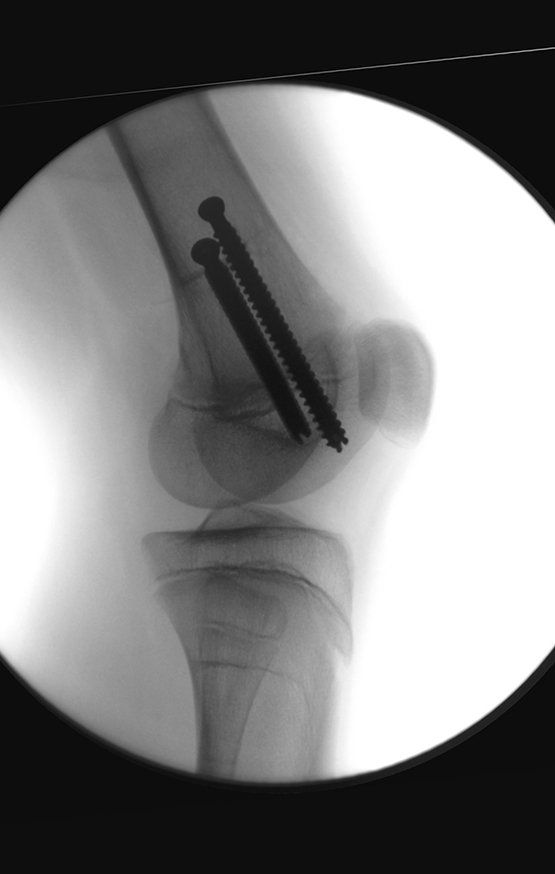
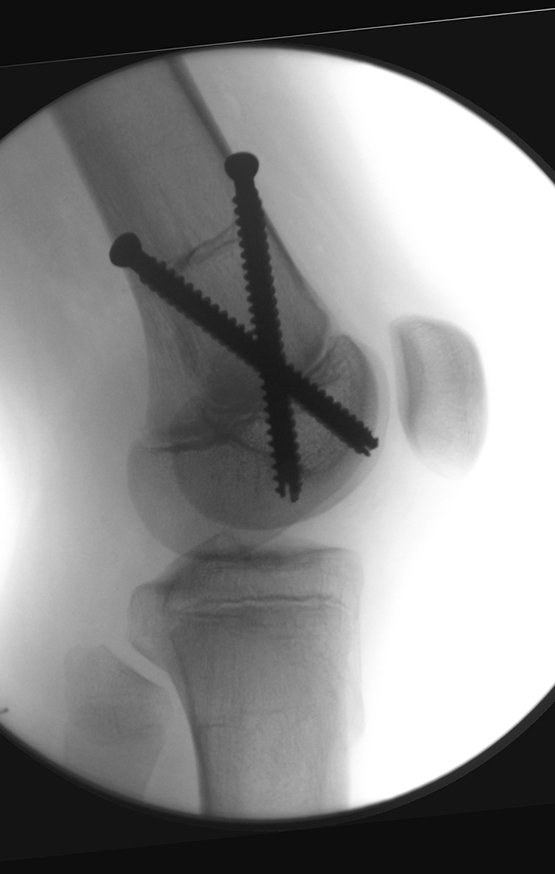
Técnica de epifisiodesis y prótesis parcial rotatoria, con preservación de la fisis de crecimiento tibial, en osteosarcoma de fémur.
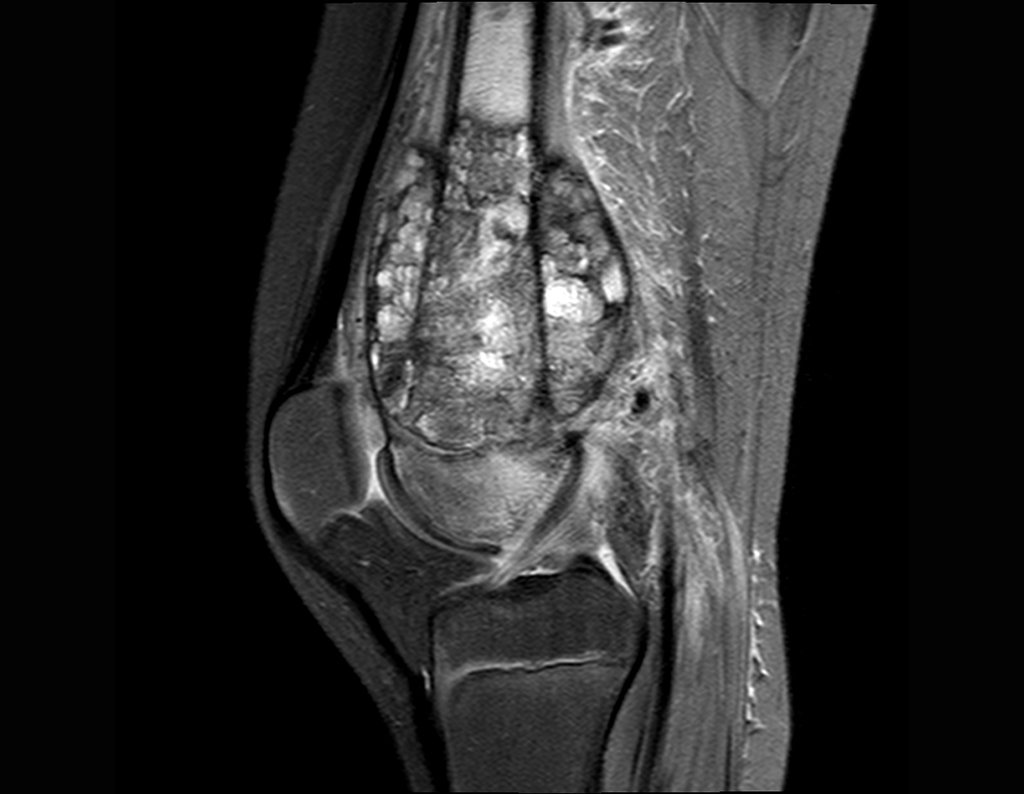
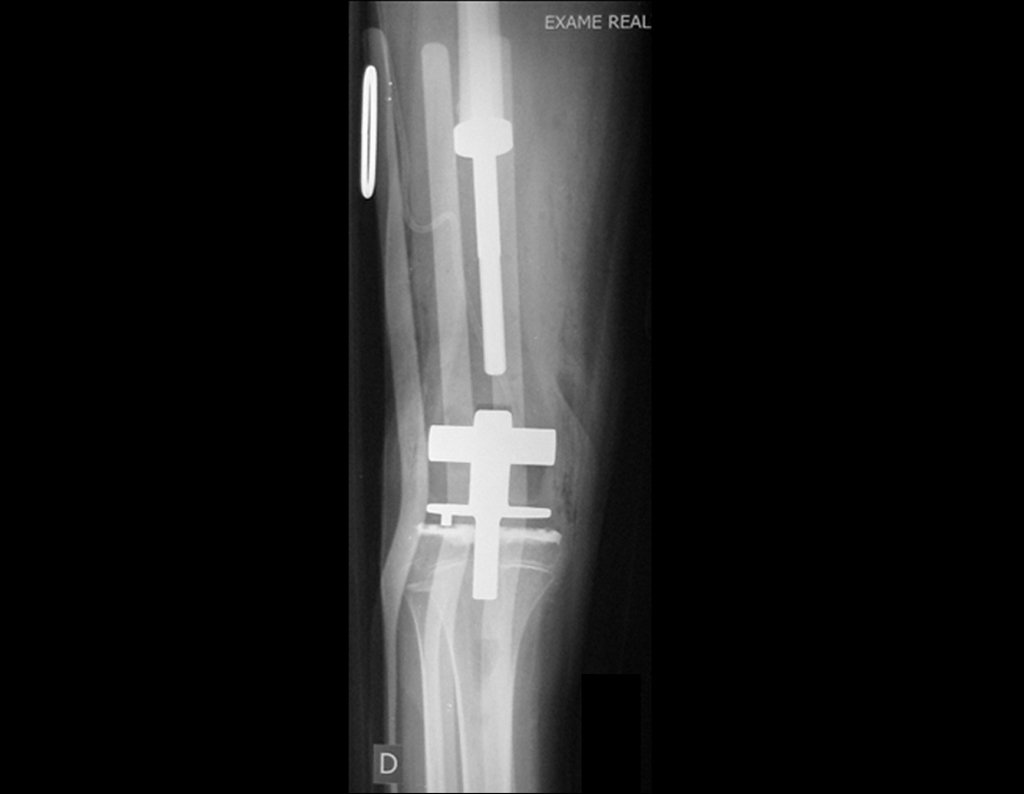
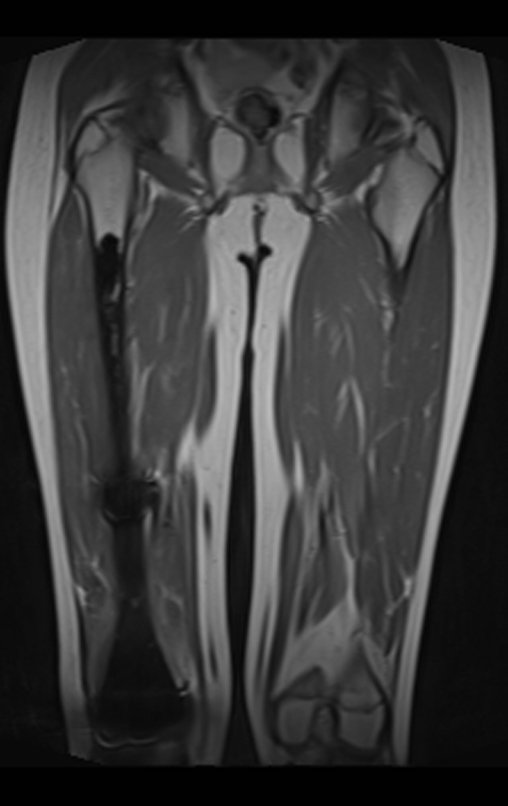
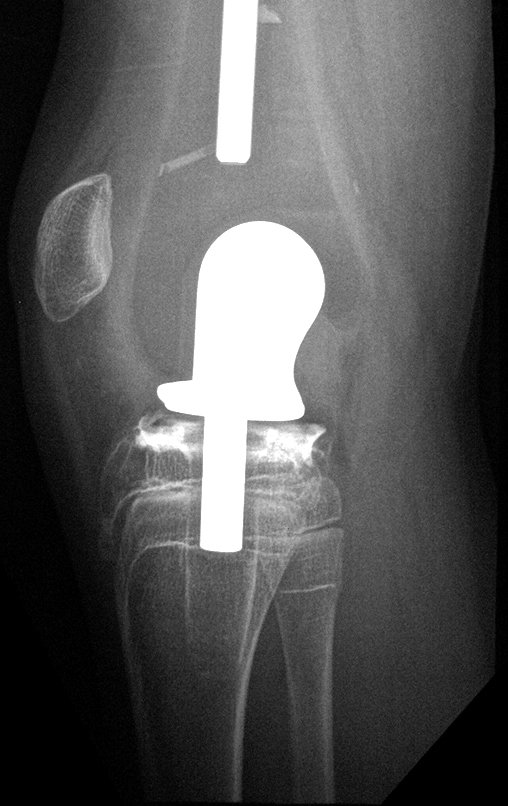
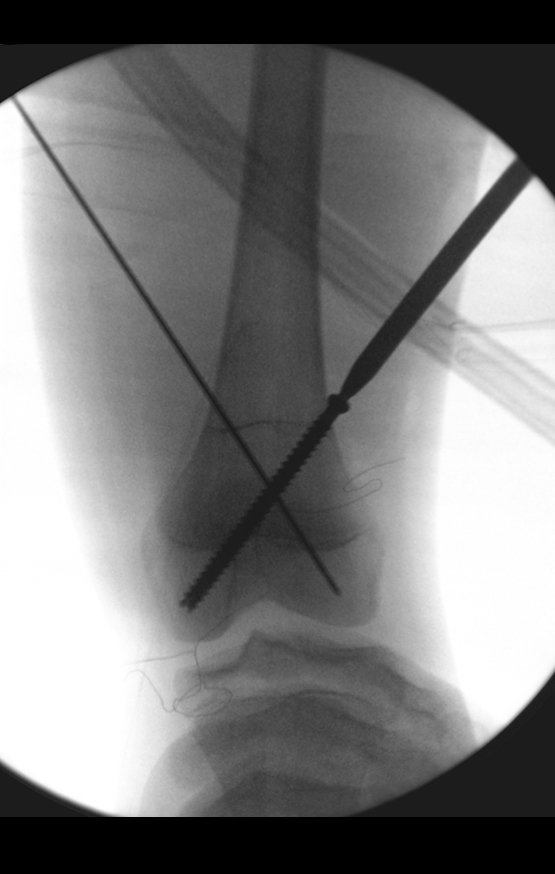
El recorrido del clavo que cruza la línea epifisaria es correcto y acorde con la técnica utilizada. La presencia de la uña puede generar preocupación respecto a la posibilidad de interferencia con el crecimiento de la fisis, ya que es una técnica poco conocida, pero esto no ocurre.
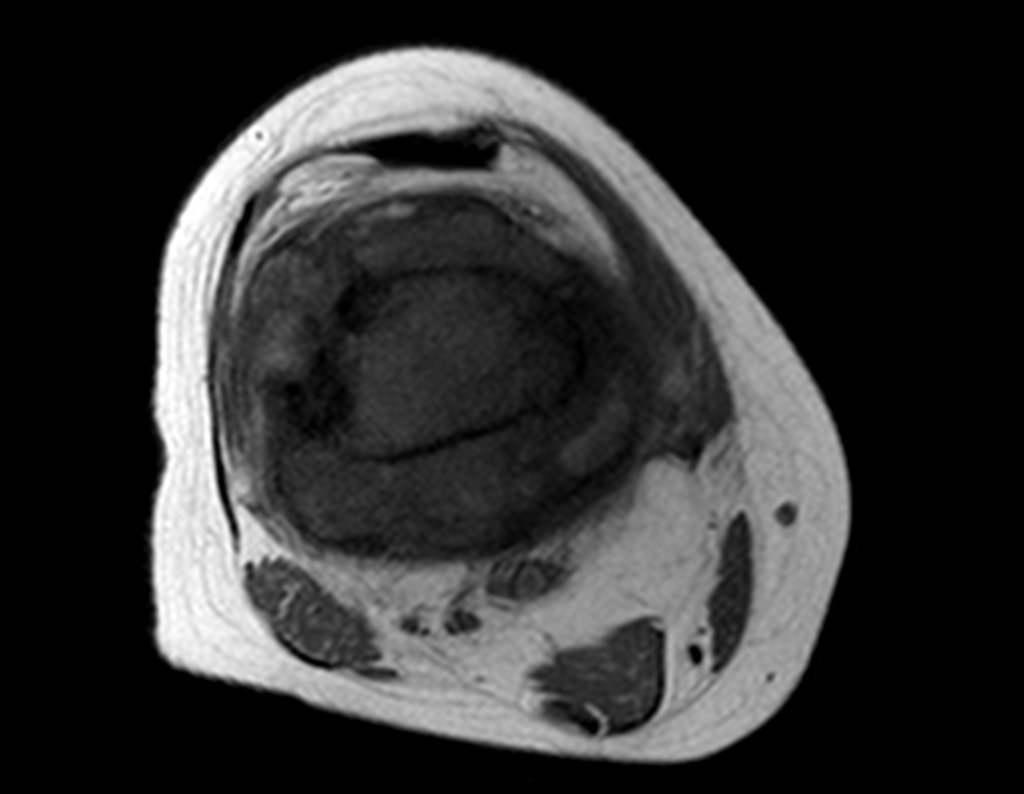
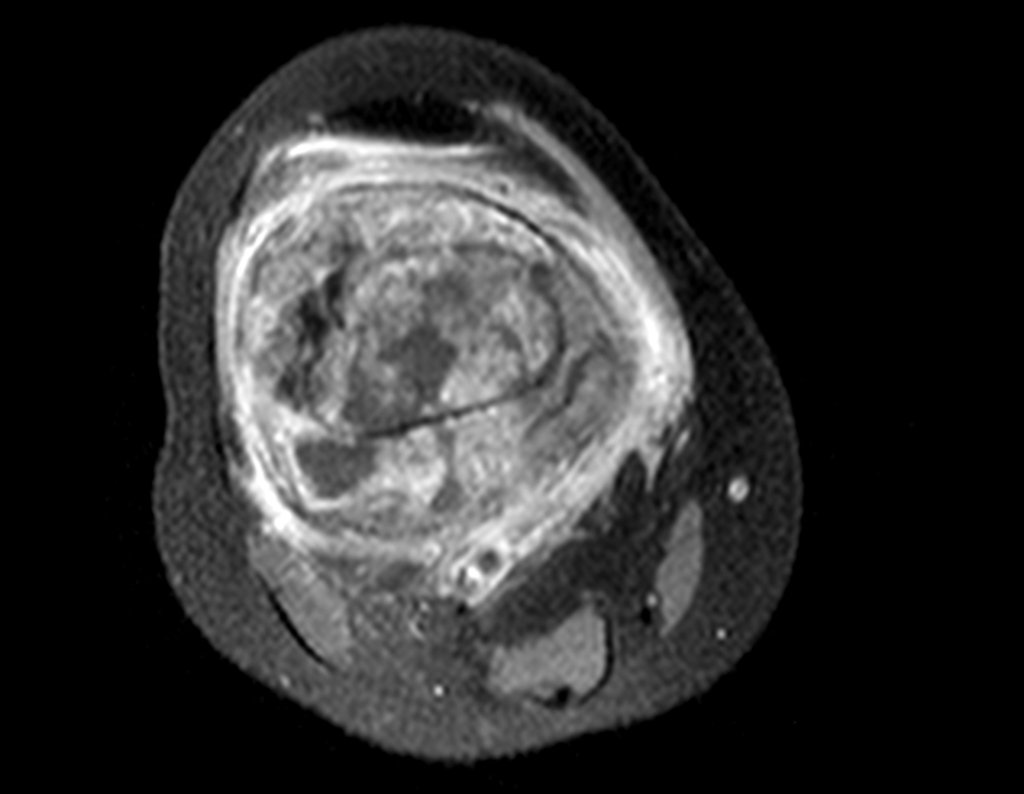
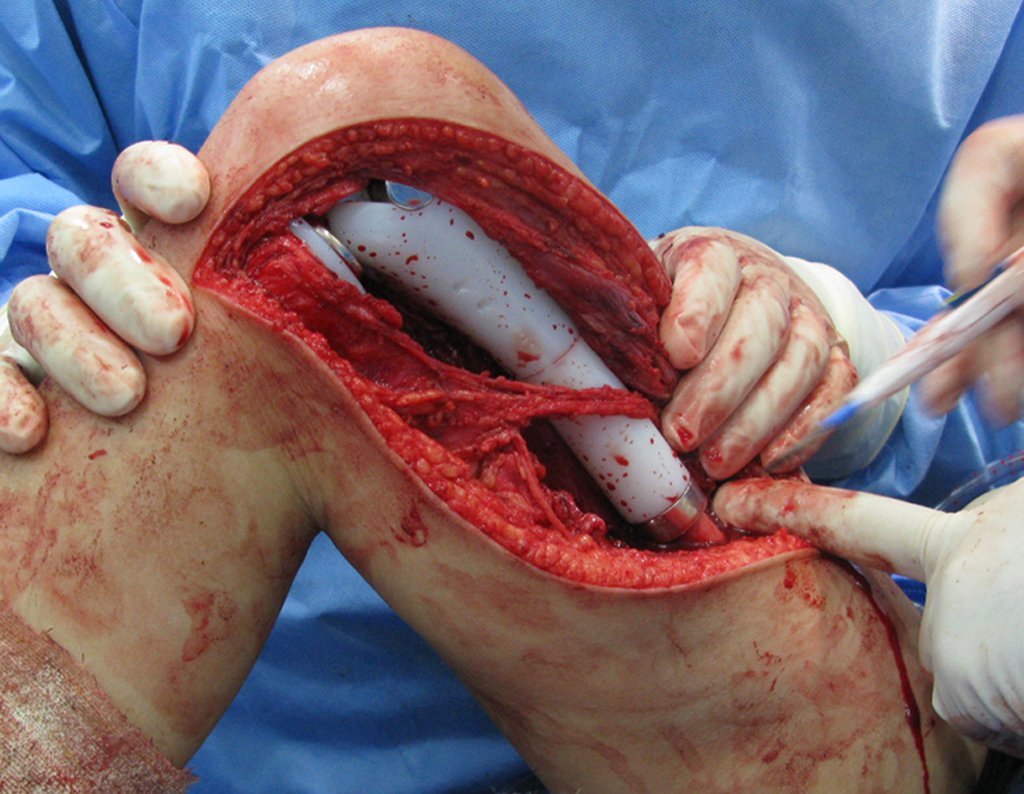
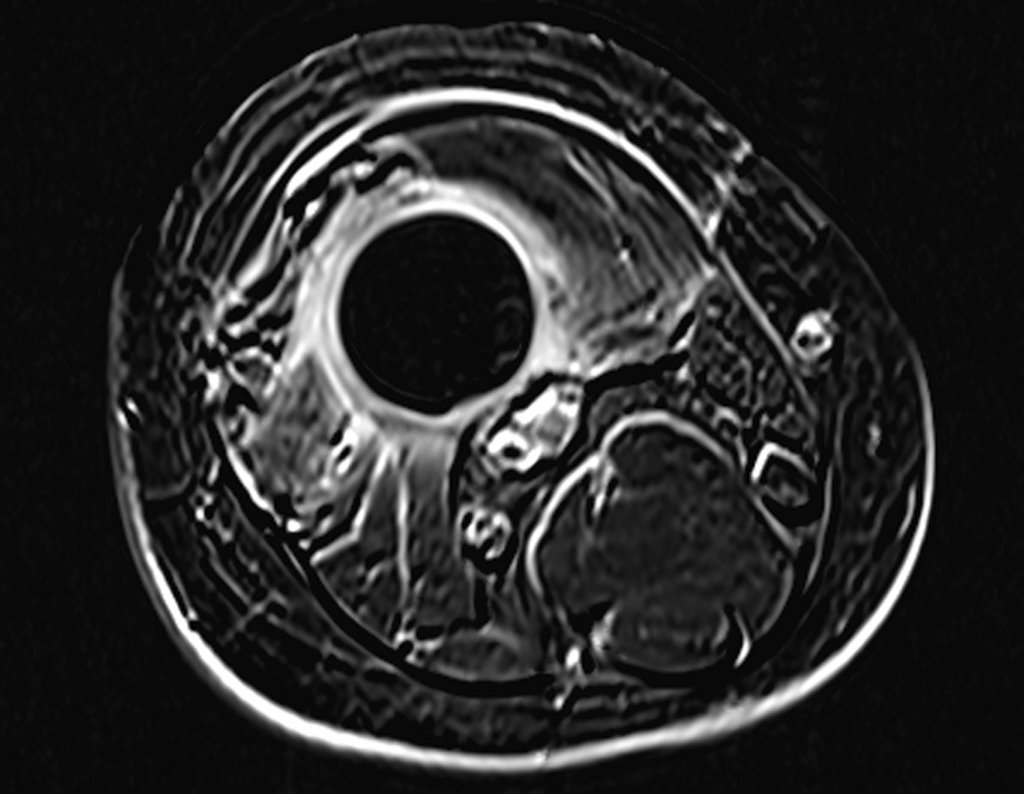
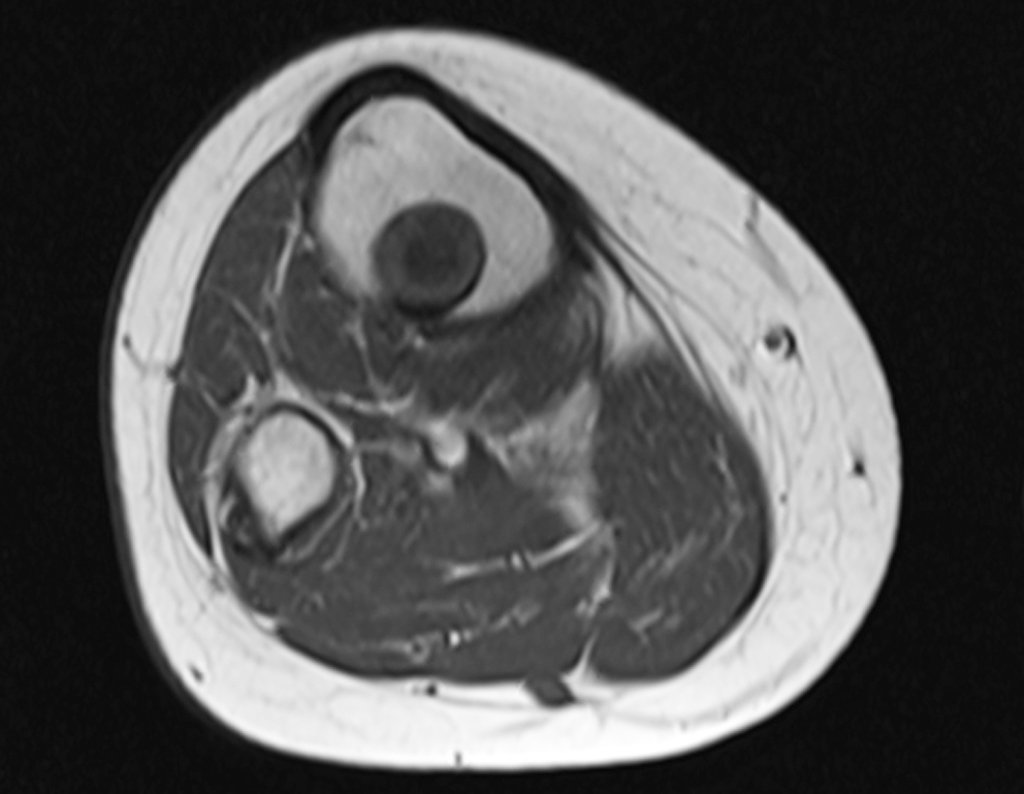
El paso cuidadoso de esta varilla de 1,0 cm de diámetro, protegida por una “camisa” de polietileno no cementada, no bloquea el cartílago de crecimiento.
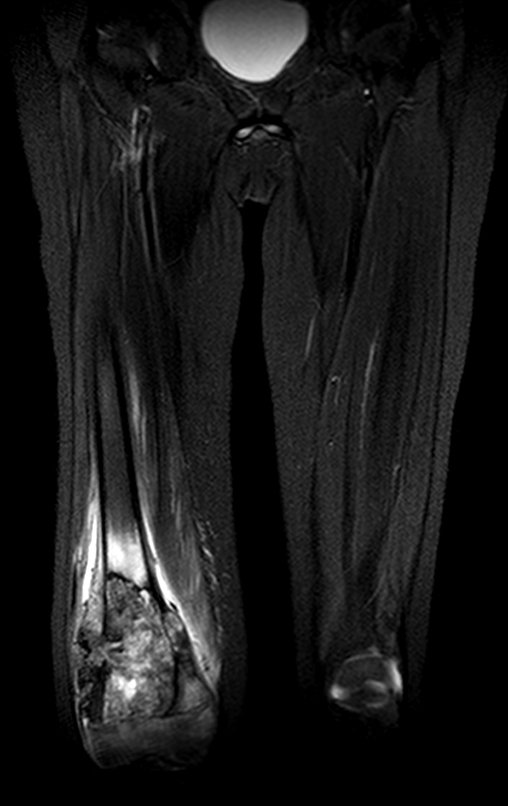
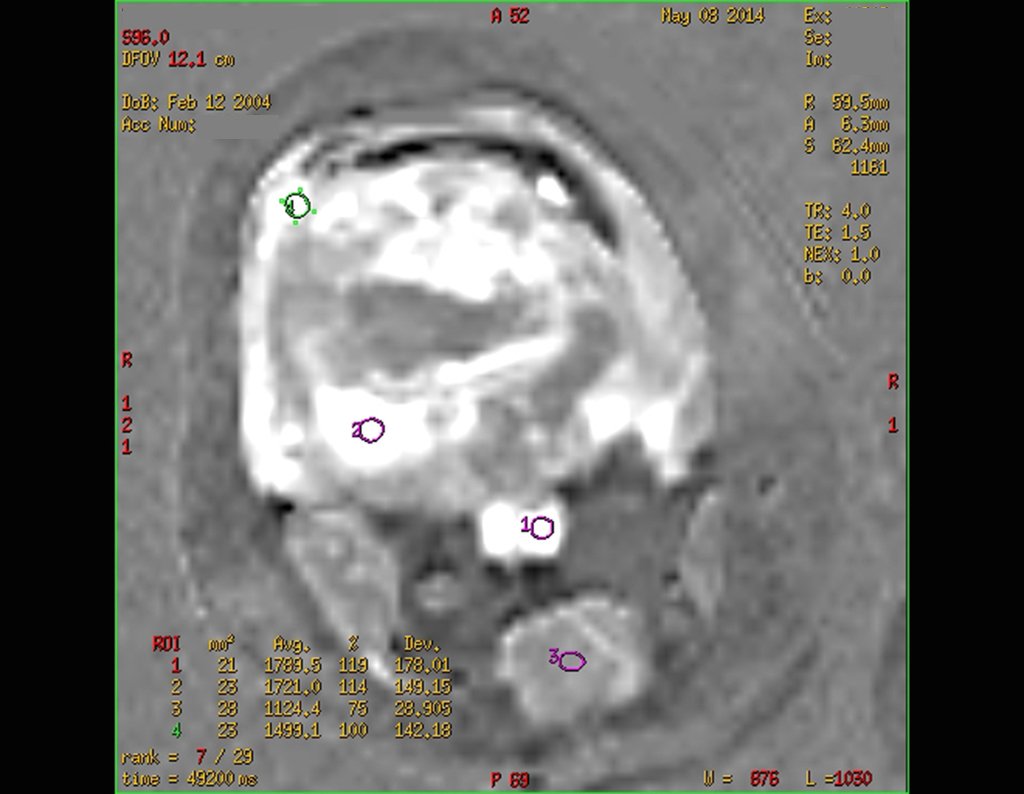
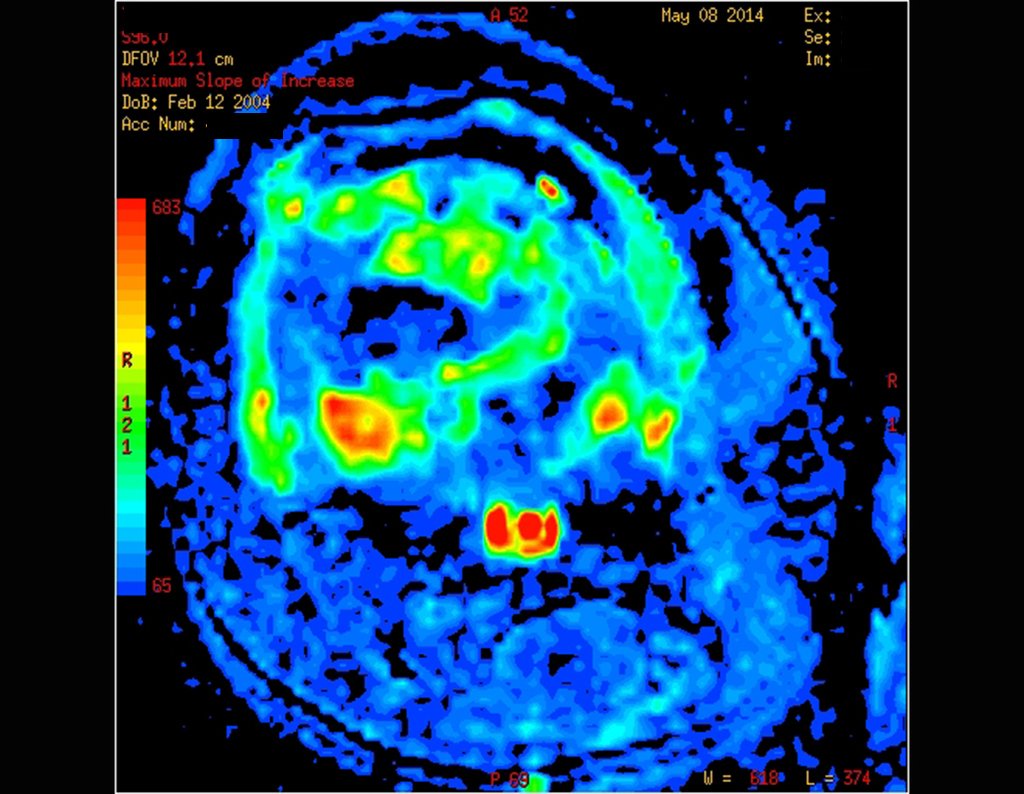
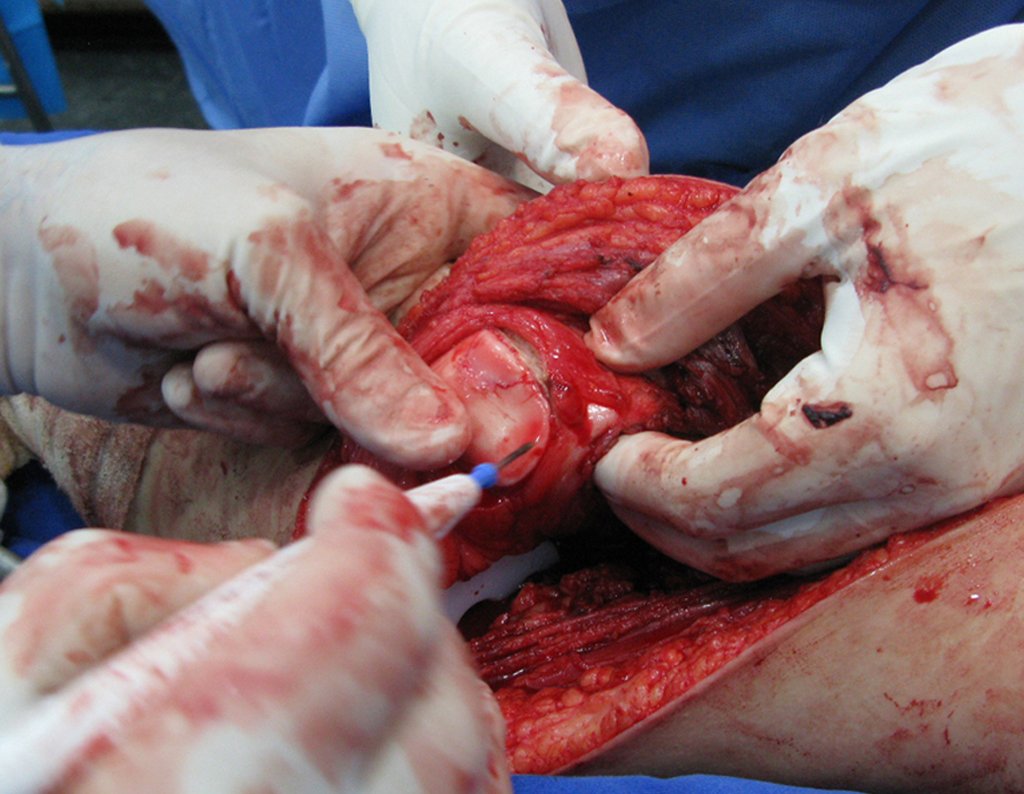
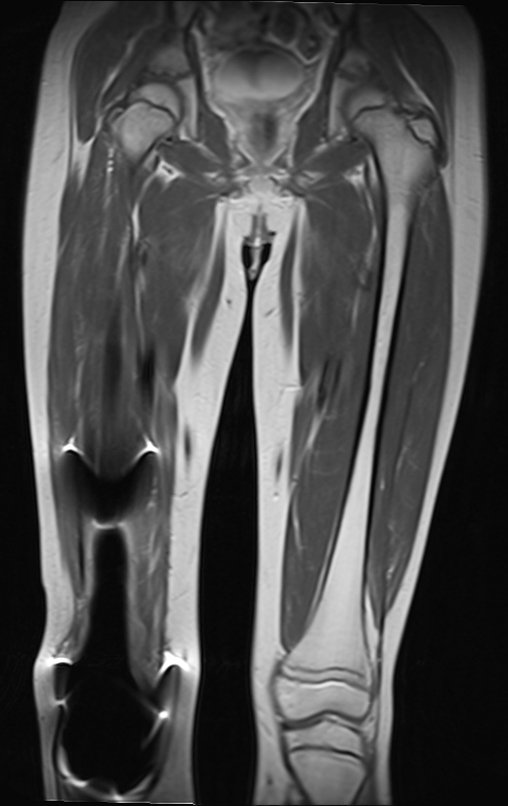
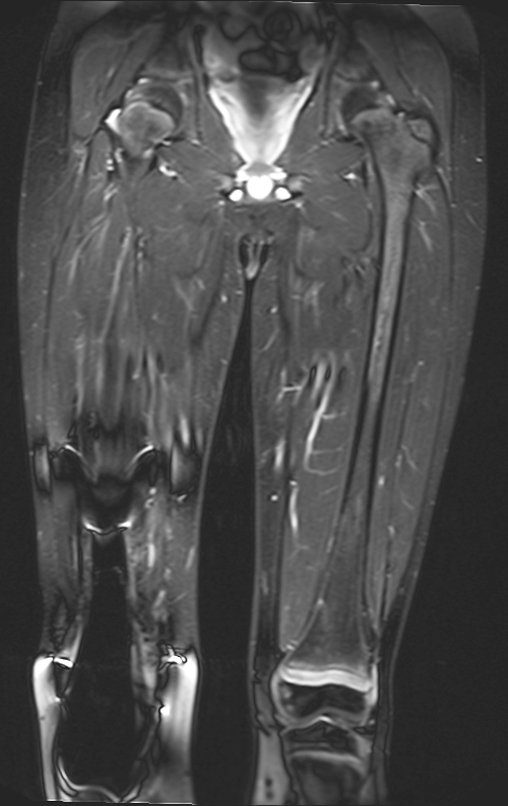
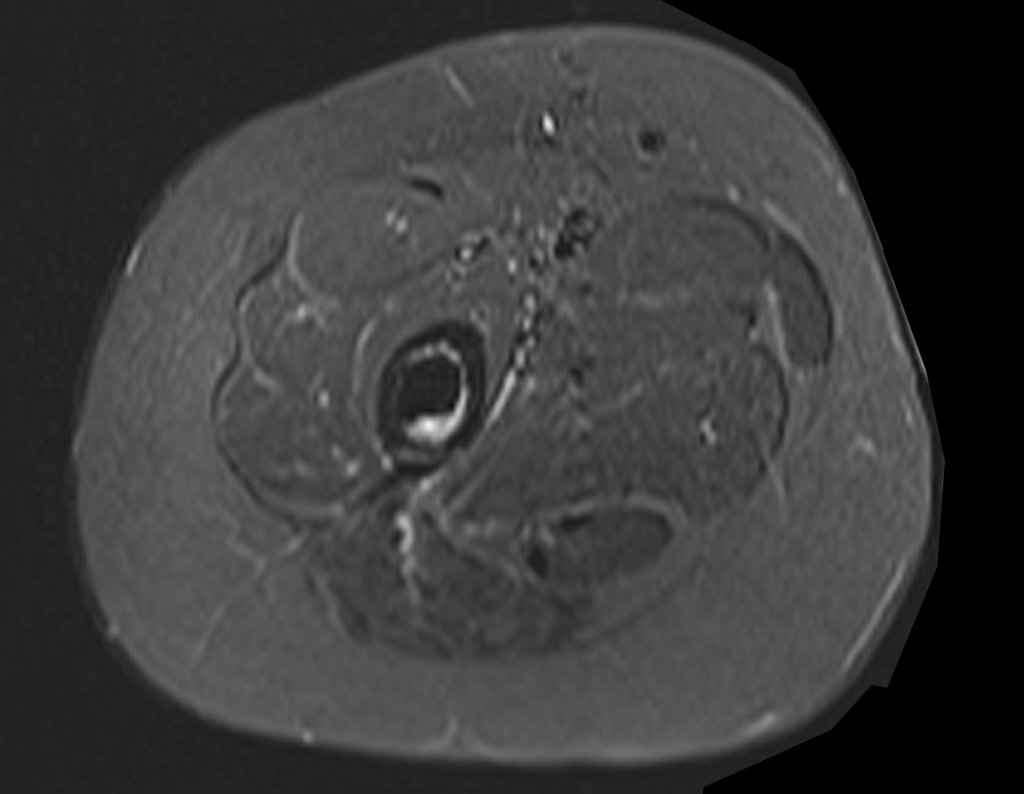
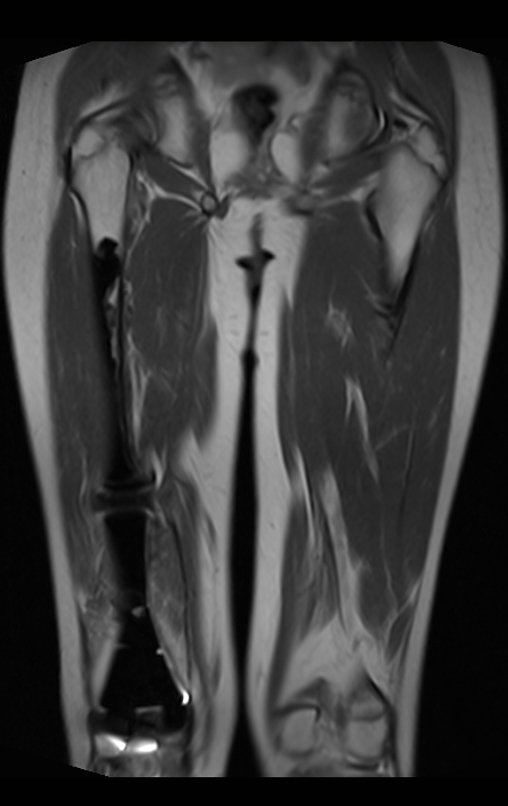
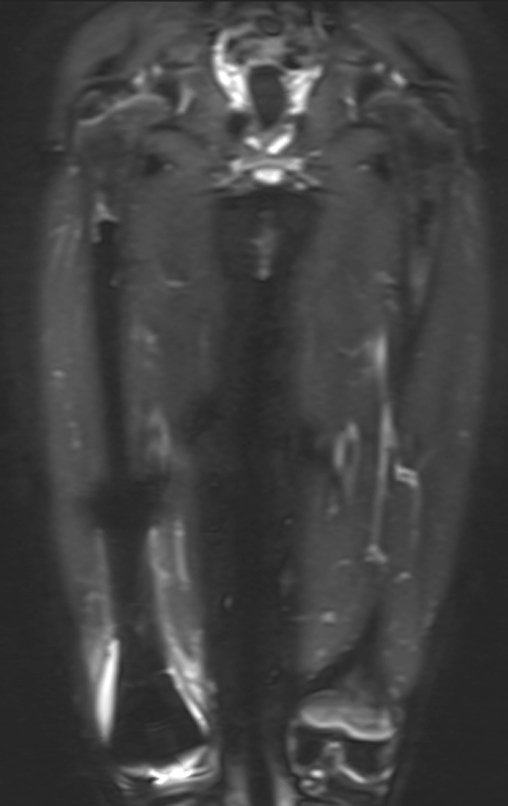
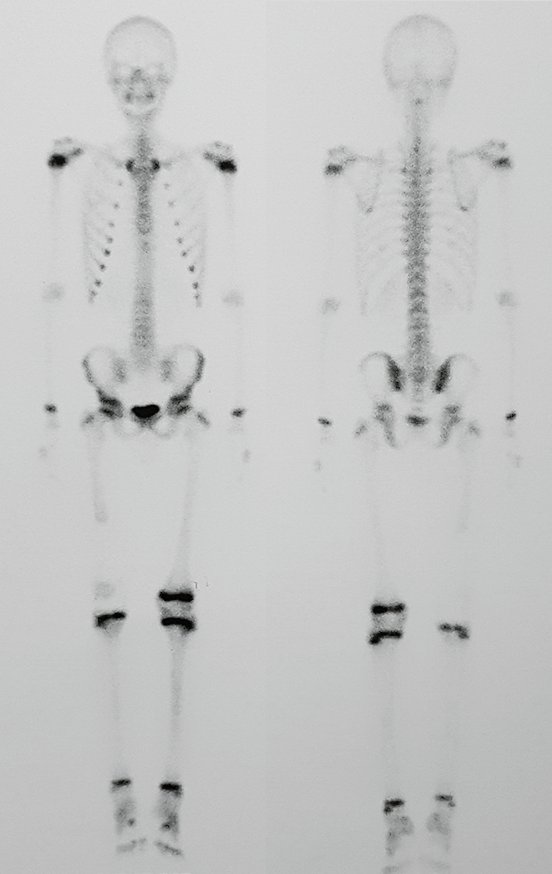
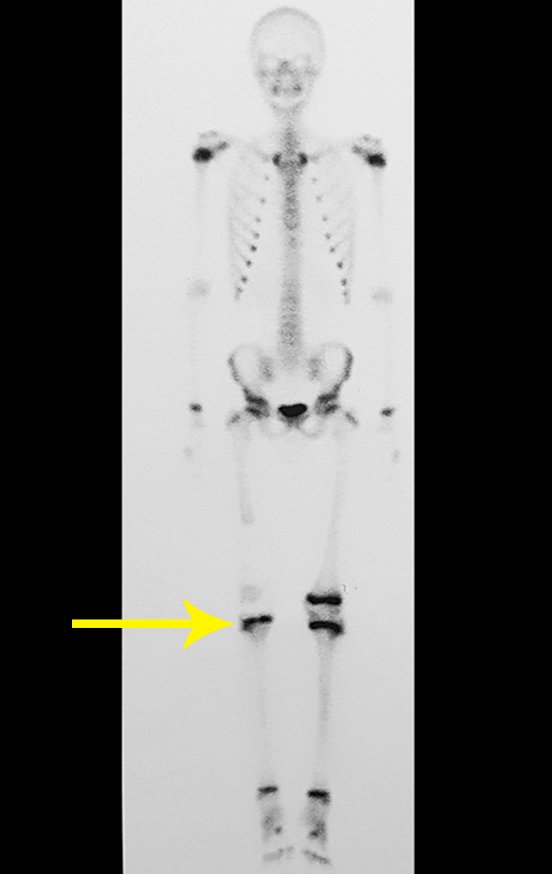
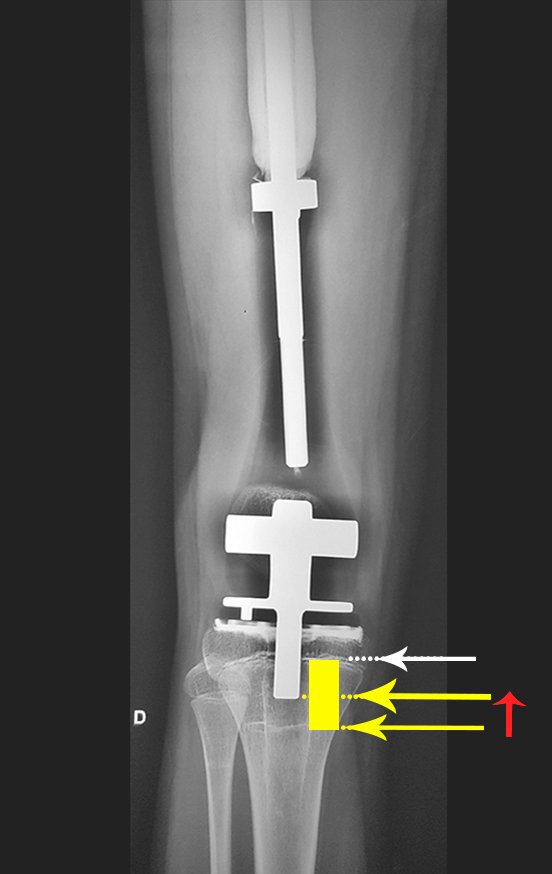
Se puede observar que la fisis proximal de la tibia continúa su crecimiento, sin obstrucción, a pesar de haber recibido en su punto central el paso del componente tibial giratorio, protegido por la camisa de polietileno, figura 155.
Este crecimiento es evidente, sobre todo si lo comparamos con la cifra 130, del 16/06/2015, cuatro meses antes.
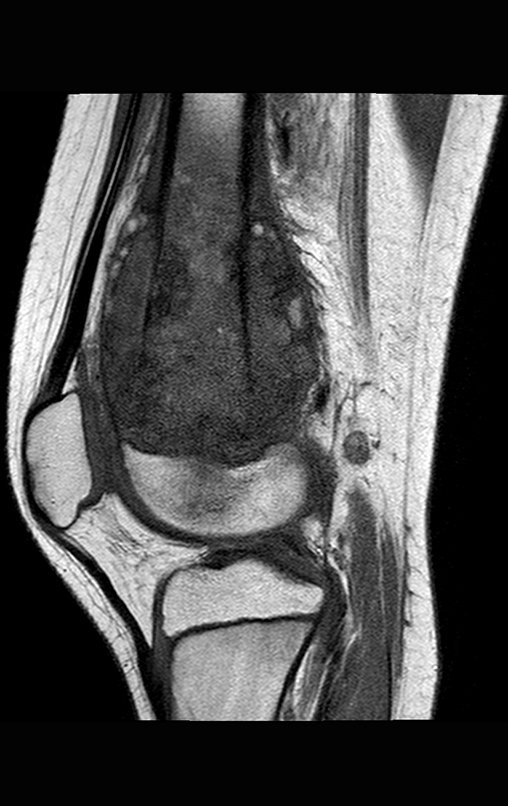
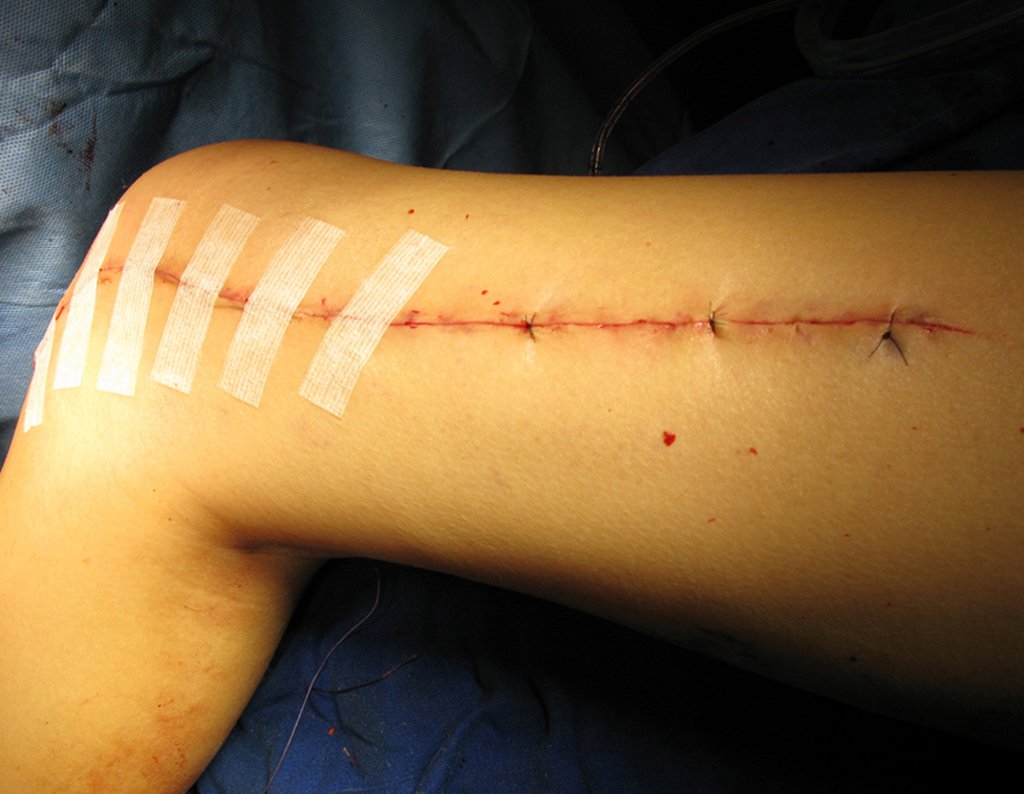
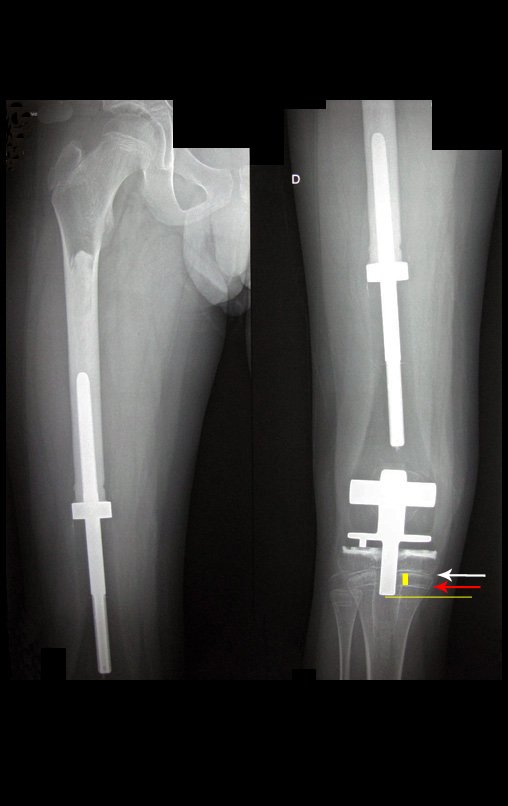
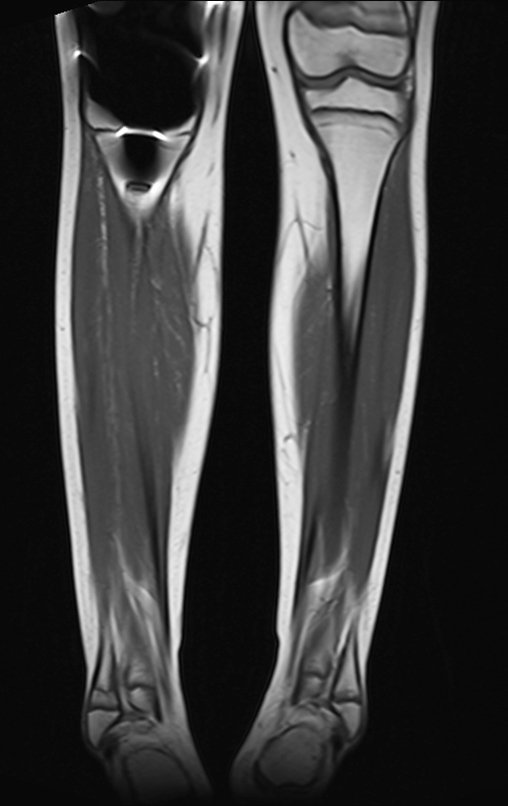
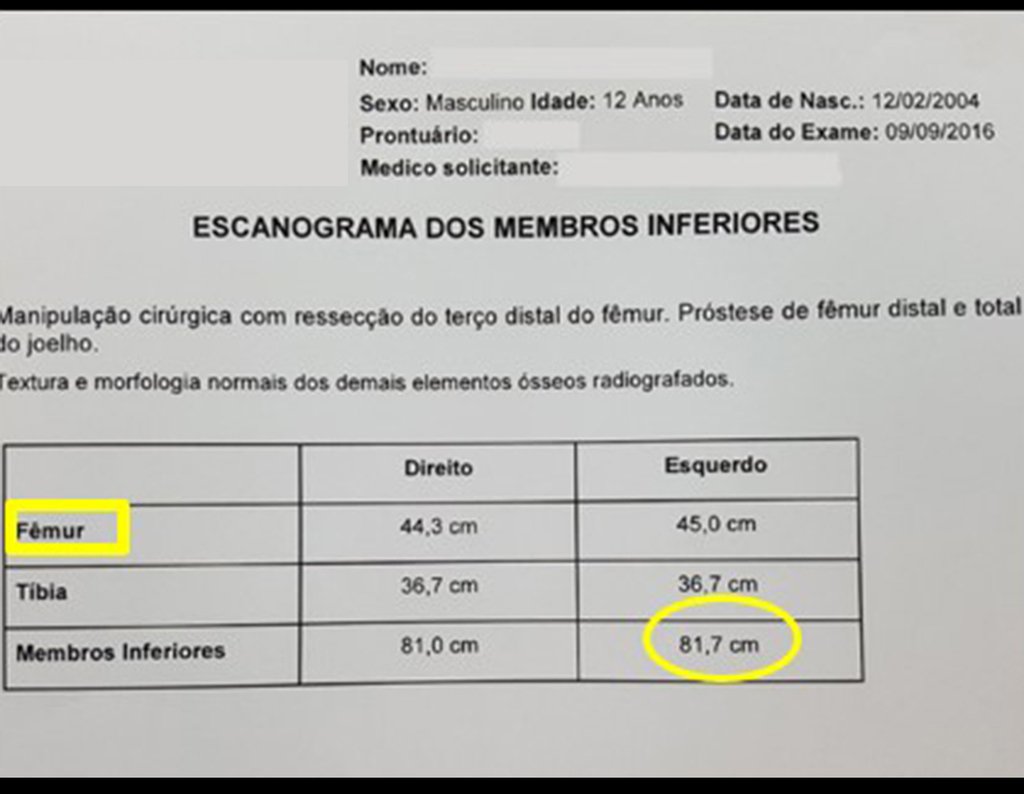
La flecha roja apunta a la cicatriz donde se encontraba la placa de crecimiento. La flecha blanca apunta a la posición actual de la placa de crecimiento. La barra amarilla marca cuánto ha crecido este segmento óseo. En esta ocasión recomendamos epifisiodesis para controlar la discrepancia.
Autor: Profr. Dr. Pedro Péricles Ribeiro Baptista
Oncocirugía Ortopédica en el Instituto Oncológico Dr. Arnaldo Vieira de Carvalho
Oficina : Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – SP
Teléfono: +55 11 3231-4638 Celular:+55 11 99863-5577 Correo electrónico: drpprb@gmail.com