Sarcoma de la Región Poplítea
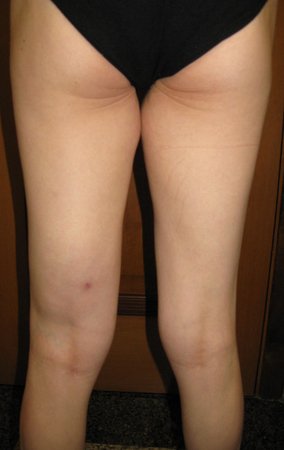
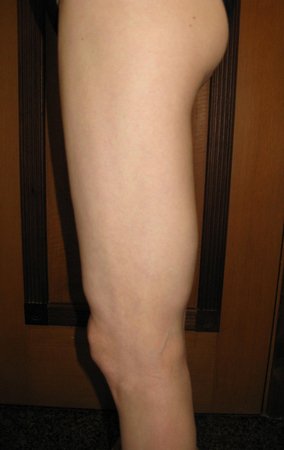
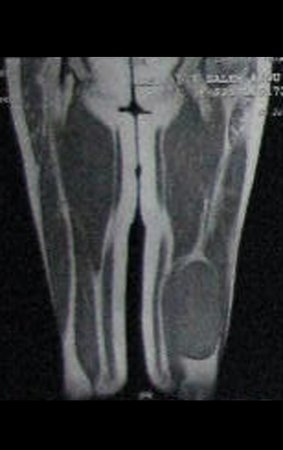
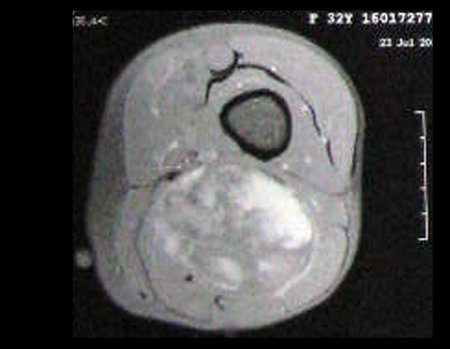
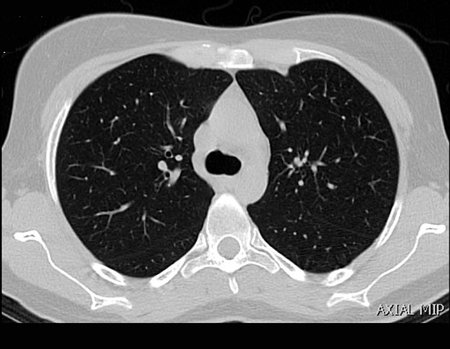
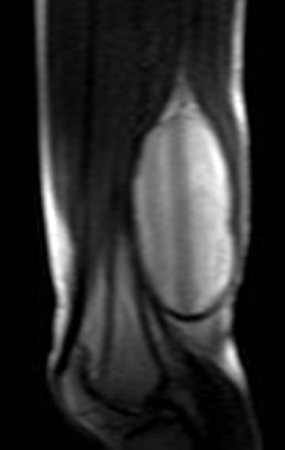
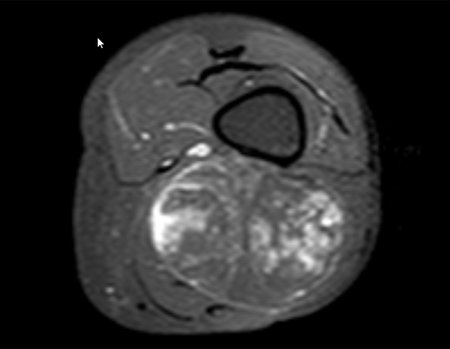
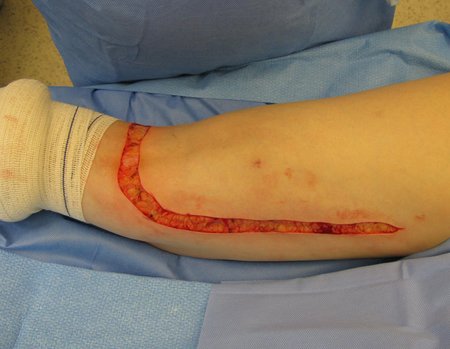
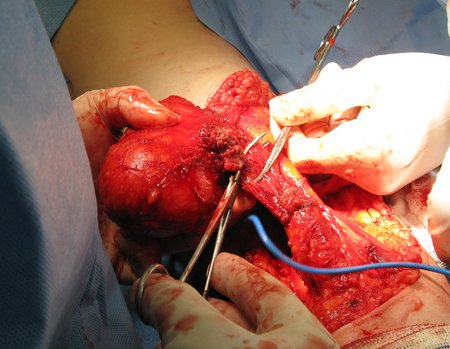
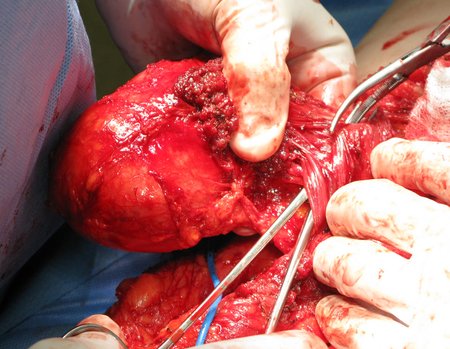
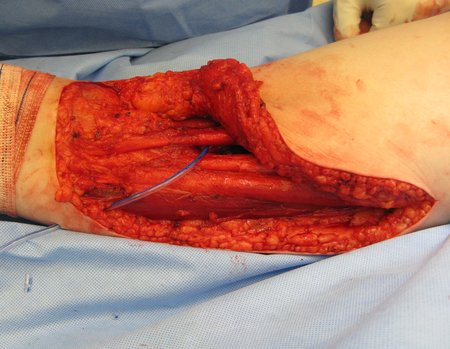
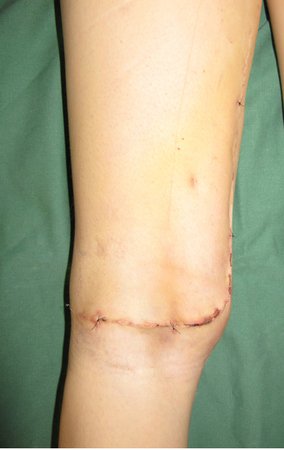
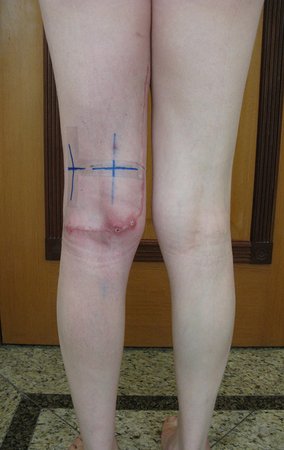
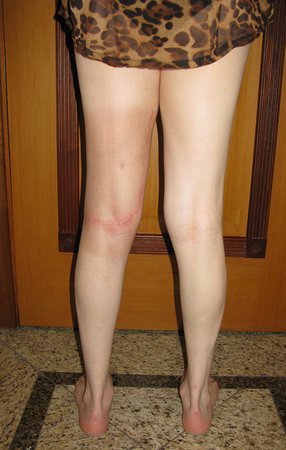
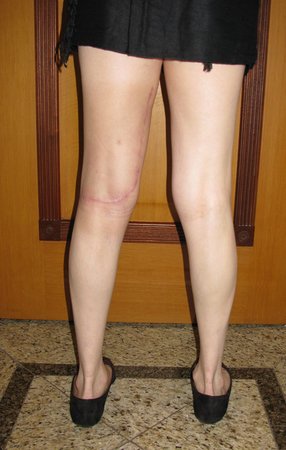
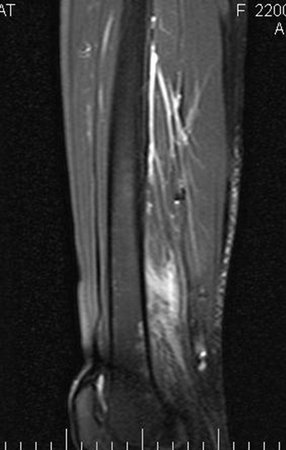
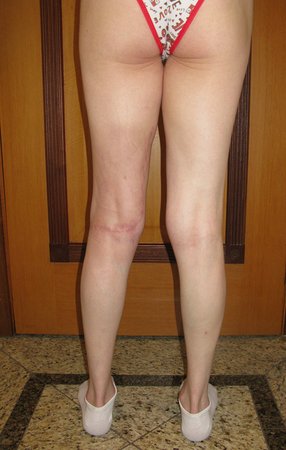
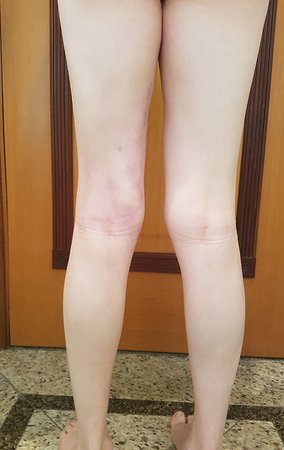
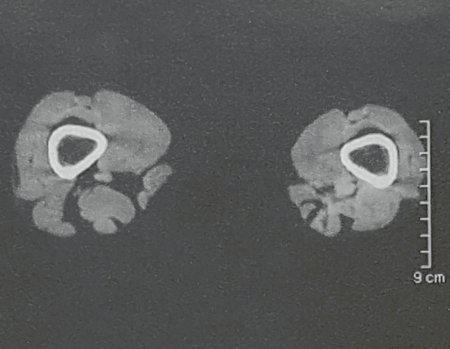
Paciente de sexo femenino de 33 años de edad, refiere tumoración en la cara posterior y distal del muslo izquierdo de un año de evolución, con mayor crecimiento en los últimos tres meses. Fue atendida por otro profesional el cual le solicito ecografía, resonancia magnética nuclear, centellograma óseo y le realizo una biopsia. Figuras 1 -20. Posteriormente fue derivada a nosotros.
Es instructivo comentar que algunos exámenes solicitados podrían haber sido omitidos. El Centellograma óseo para una lesión de partes blandas y la radiografía de cadera para una lesión de otra localización.
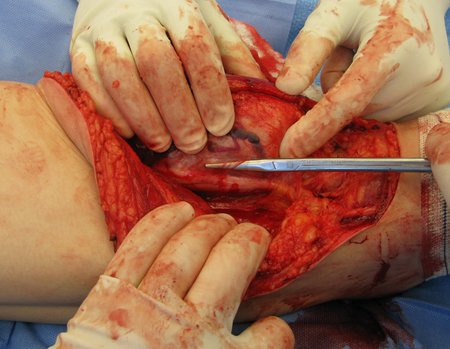
Se solicito una nueva RM procurando una mejor definición de las imágenes, sin granulaciones y en todas la ponderaciones de rutina. La biopsia con aguja fue realizada en el servicio de origen. Figuras 21 a 33.

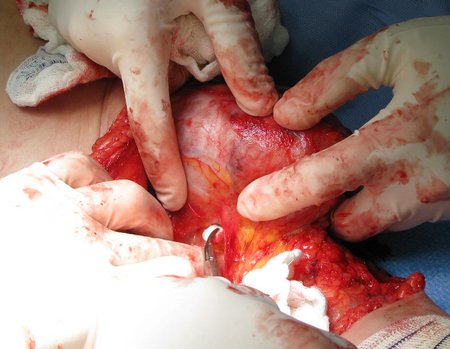
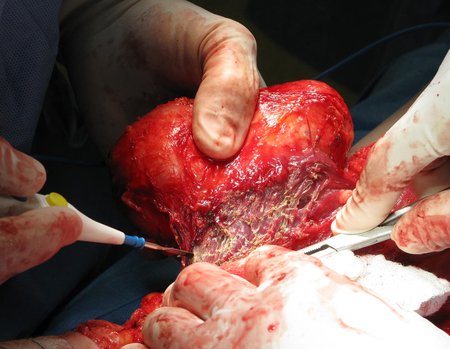
A análise da história, quadro clínico e imagens de uma lesão homogênea, compacta, com limites precisos, produtora de osso maduro permitiu o diagnóstico de osteoma, realizando-se a ressecção desta lesão por indicação estética. A cirurgia foi realizada sob anestesia geral e infiltração local, para diminuir o sangramento (figuras 10 à 20).
Autores del caso
Autor: Profr. Dr. Pedro Péricles Ribeiro Baptista
Oncocirugía Ortopédica en el Instituto Oncológico Dr. Arnaldo Vieira de Carvalho
Oficina : Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – SP
Teléfono: +55 11 3231-4638 Celular:+55 11 99863-5577 Correo electrónico: drpprb@gmail.com